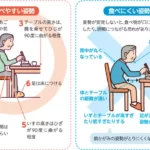
さぁ、いよいよ完結編です。
前回に引き続き「いいほね.jp」を参照・引用した内容でお伝えいたします。
2回に渡って骨粗鬆症のことについて説明してきました。
最終回である今回は、骨粗鬆症の治療法の中で薬物治療について説明していきたいと思います。
骨粗鬆症の治療薬ですが、最近では骨粗鬆症の治療薬の種類が増え、患者さんの症状や病気の進行度に応じて、選択肢が増えてきました。
骨粗鬆症の薬は大きく3つに分類されます。
(1) 骨吸収を抑制する薬
骨吸収がゆるやかになると、骨形成が追いついて新しい骨が骨の吸収された部位にきちんと埋め込まれ、骨密度の高い骨が出来上がります。
女性ホルモン製剤(エストロゲン)、ビスフォスフォネート製剤、SERM(塩酸ラロキシフェン、バゼドキシフェン酢酸塩)、カルシトニン製剤、デノスマブ
(2) 骨の形成を促進する薬
活性型ビタミンD3製剤、ビタミンK2製剤、テリパラチド(副甲状腺ホルモン)
(3) その他
カルシウム製剤
この中でビスフォスフォネート製剤とデノスマブを服用されておられる方は歯科治療を行う際に注意が必要な場合があります。
では、それぞれどういった特徴のある薬なのでしょうか?
ビスフォスフォネート製剤
破骨細胞に作用し、過剰な骨吸収を抑えることで、骨密度を増やす作用があり、 経口剤、注射剤などがあります。服用の仕方として4週間に1回、1週間に1回、1日に1回などがあります。
デノスマブ(抗ランクル抗体薬)
破骨細胞の形成や活性化に関わるたんぱく質(LANKリガンド)に作用して、骨吸収を抑制します。6ヵ月に1回の皮下注射のため、継続しやすいというメリットがあります。
ビスフォスフォネート製剤(BP製剤)や抗RANKLモノクローナル抗体(デノスマブ)などの骨粗鬆症のお薬は、骨を強くする作用があるので、骨粗鬆症や高カルシウム血症の予防・治療に用いられています。
これらのお薬を一定期間以上服用中に、抜歯やインプラントなどの外科処置を行うと、あごの骨が露出して腐ったり(顎骨壊死)、炎症がひどくなるといった副作用がでることがあります。
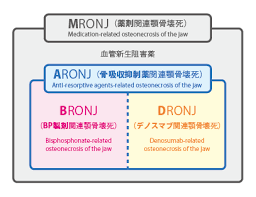
これらはARONJ(骨吸収薬関連顎骨壊死)やMRONJ(薬剤関連性顎骨壊死)と呼ばれています。
ただし適切な予防処置、術前術後の管理を行うことで、その発症は抑制できる事が示唆されています。(現時点では後向き研究のみのため明確なエビデンスはありません)
なぜ副作用が起こるのか?
骨吸収抑制薬は、骨の代謝を抑えることで、骨からカルシウムが出ていくことを防いでいます。しかし、同時に新しい骨や軟組織(歯ぐきなど)を作る機能も抑制されます。そこから細菌が感染することによって傷が治りにくくなり、骨が腐るなどの副作用が起こります。そのため抜歯などの外科処置、糖尿病などのコントロール状況、義歯の装着、歯周病、縁の尖った被せもの等が原因になることもあります。また、虫歯の放置による顎骨への歯性感染と思われる症例も報告されております。そのため抜歯の有無に拘ることなく定期的な歯科受診と口腔環境の維持が重要と考えられます。
一度骨壊死が起こると自然治癒は困難あるいは長い期間を要するため、外科手術にて対応する場合もあります。
骨粗鬆症のお薬には多くの種類がありますが、顎骨壊死を起こすことが報告されているのは一部のお薬です。また飲み薬だけではなく、注射薬もあります。
骨粗鬆症の治療でお薬を飲まれている方、または注射を受けている方は、治療前に必ず歯科主治医へご相談いただきますよう宜しくお願い致します。
では、副作用が起こらないようにするためにはどうすれば良いのでしょうか?
顎骨壊死の副作用(ARONJ・MRONJ)は細菌感染によっておこります。
したがってお口の中を常に清潔にしておくことが何よりも大切です。
口腔内には毒性のない常在菌に加えて、歯周病菌など非常に多くの病原菌が存在するため、常に感染を起こしやすい環境と言えます。
そのため抜歯、口腔外科手術の前には十分な消毒、感染源の除去が必要です。
外科処置前の十分な口腔衛生状態改善、歯周炎のコントロール(歯肉縁上プラークの徹底除去)、抗生剤の術前投薬、糖尿病などの全身疾患のコントロ−ル(主治医へ対診)、壊死骨、溶解骨、壊死が疑われる骨・骨鋭縁の除去、最小限の死腔、手術創の完全閉鎖などでMRONJ発症を予防しております。
また骨粗鬆症の治療、または予防のため、骨吸収抑制薬を飲み始める前に、抜歯などの外科処置が必要な歯、将来的に予後不良で感染源となり得る歯(今は大丈夫でも将来的に抜歯になることが予想される歯)は、顎骨壊死の予防のため優先的に治療または抜歯しておく事が大切だと考えます。
現在ではこの副作用は広く知られており、担当医、薬剤師からこれらの薬剤の処方指示があった場合は早めにかかりつけ歯科を受診することをお勧めします。
どの薬剤にも利益(ベネフィット)と不利益(リスク)があります。
患者様へのベネフィットの方が上回ったと判断された場合に薬剤が処方されるということになります。ビスフォスフォネート製剤による治療により、骨折のリスクは約50%減少するとされています。
従って御自身の判断で服用を止める事は推奨されません。
またこの問題は、まだ歴史が浅く、明確なガイドラインや対策への十分な根拠は示されていません。
休薬がMRONJ発症予防になるという十分な医学的根拠はなく、むしろ休薬により原疾患が増悪し骨折リスクの方が危惧される場合もあります。
骨粗鬆症により起こる骨折で最も頻度が高いのは椎体骨折で、女性の閉経後に徐々に増加します。大腿骨近位骨折は70歳代以降に好発するとされています。どちらも寝たきりになる可能性があり、その後の生命予後に大きく影響すると考えられます。
そのため当院では骨吸収抑制薬を服用されている患者さまに抜歯、顎骨辺縁切除などの口腔外科処置を行う場合、服薬期間や注射歴の有無を確認する意味で医科主治医へ対診を行うことはありますが、原則として休薬をしておりません。(この点に関しては現時点でガイドラインが無いため施設によって対応が異なると思われます。)
この指針は数年毎に改定されるため、当院では常に最新の知見に基づいて治療できるよう取り組んでまいります。
https://www.youtube.com/watch?v=Hjg4amWCAdU